Viêm da cơ địa: Triệu chứng, nguyên nhân, chẩn đoán và điều trị
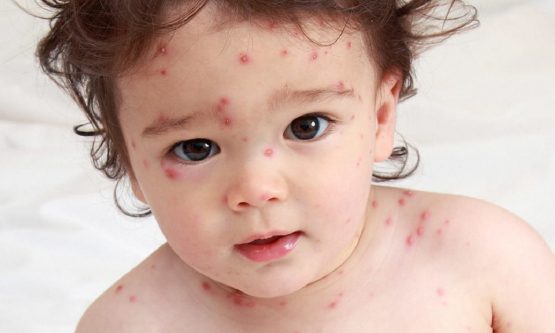
Viêm da cơ địa (Atopic Dermatitis = AD) hay còn gọi là chàm cơ địa (Atopic Eczema) chỉ một bệnh viêm da mãn tính, dễ tái phát.
1. Định nghĩa
Viêm da cơ địa (Atopic Dermatitis = AD) hay còn gọi là chàm cơ địa (Atopic Eczema) chỉ một bệnh viêm da mãn tính, dễ tái phát. Bệnh gặp ở mọi lứa tuổi, thường là trẻ em và có thể liên quan đến các bệnh dị ứng như hen phế quản, viêm mũi dị ứng, mày đay, viêm da tiếp xúc, dị ứng thức ăn,...
2. Dịch tễ học
Viêm da cơ địa là bệnh da thường gặp.
Trên thế giới, tại các nước phát triển, trẻ em chiếm khoảng 10-30% và trẻ vị thành niên chiếm 5-10% trên tổng số người mắc phải viêm da cơ địa.
Tại Việt Nam, ở một số thành phố lớn, bệnh này xuất hiện 26,6% ở trẻ nhũ nhi và 16% ở trẻ dưới 5 tuổi.
3. Sinh bệnh học
Căn sinh bệnh học của bệnh khá phức tạp, có thể kể đến như yếu tố gen và rối loạn miễn dịch đóng vai trò quan trọng.
- Sự thay đổi về gen làm thay đổi chức năng vốn có của hàng rào bảo vệ da, tạo điều kiện giúp các tác nhân có hại ngoài môi trường dễ dàng xâm nhập và gây bệnh.
- Rối loạn miễn dịch:
+ Phản ứng bất thường qua trung gian IgE (type I)
+ Phản ứng bất thường qua trung gian tế bào (type IV)
- Một số yếu tố liên quan:
+ Thức ăn (đặc biệt như sữa bò, trứng, các loại hạt như hạt lạc (đậu phộng), hạt điều,...)
+ Dị nguyên trong không khí (lông thú nuôi (chó, mèo), mạt bụi nhà, mốc, phấn hoa,...)
+ Các dị nguyên gây dị ứng khi tiếp xúc
+ Các tác nhân nhiễm trùng
+ Các bệnh mãn tính kèm theo
4. Triệu chứng của viêm da cơ địa
Tùy theo từng lứa tuổi mà viêm da cơ địa có những biểu hiện lâm sàng khác nhau. Bệnh diễn biến mãn tính xen kẽ với những giai đoạn bùng phát.
4.1. Triệu chứng lâm sàng
- Các triệu chứng thường gặp:
+ Đỏ da
+ Mụn nước
+ Vảy da
+ Vảy tiết
+ Sẩn, dày da
- Một số triệu chứng khác:
+ Dày sừng nang lông (tập trung chủ yếu ở cánh tay, đùi và má)
+ Da vảy cá, vảy phấn trắng allba
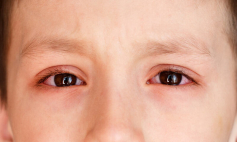
+ Mặt đỏ hoặc nhợt nhạt
+ Nếp dưới mi mắt Dennie - Morgan
+ Dày chỉ lòng bàn tay; viêm da bàn tay, bàn chân không đặc hiệu
+ Bệnh eczema hình đồng xu
+ Chứng da vẽ nổi trắng
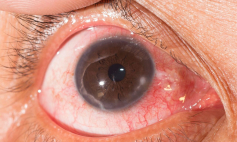
+ Đục thủy tinh thể
- Triệu chứng cơ năng:
+ Ngứa
4.1.1. Viêm da cơ địa ở trẻ nhũ nhi
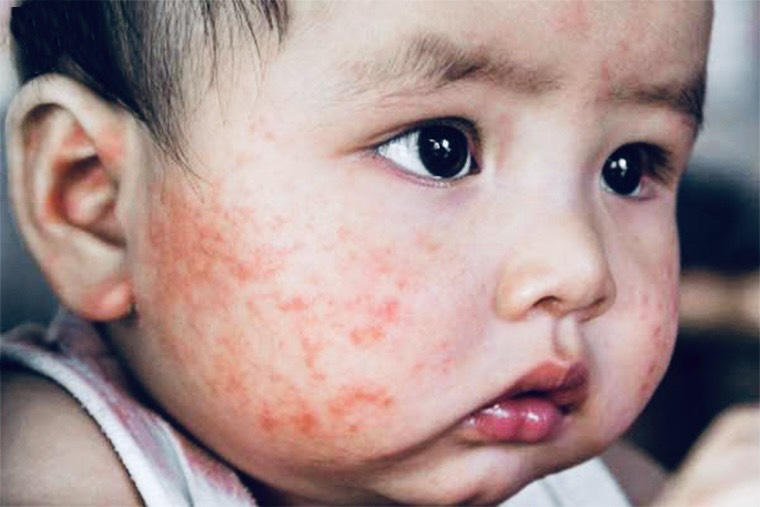
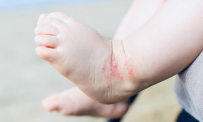
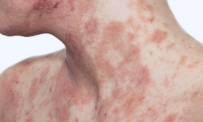
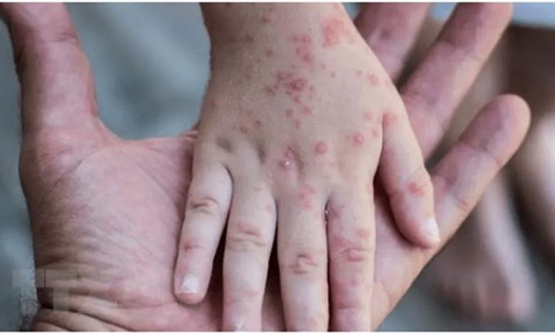
- Các tổn thương thường cấp tính: đỏ da; ngứa; xuất hiện nhiều mụn nước nông, tập trung thành từng đám, dập vỡ, rỉ nước.
- Các vị trí thường gặp: hai má, trán, cằm, mặt duỗi các chi, khi trẻ biết bò có thể tổn thương đầu gối.
- Tiến triển: 90% khỏi sau 2 tuổi.
4.1.2. Viêm da cơ địa ở trẻ em
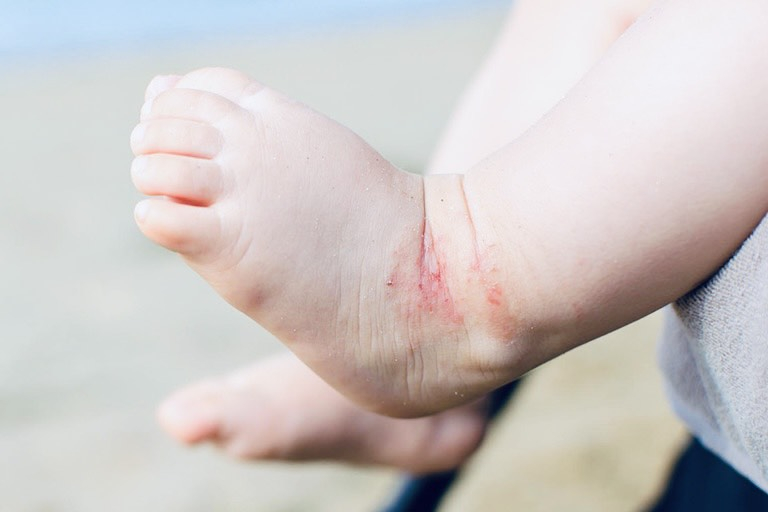
- Thường là viêm da bán cấp và mãn tính.
- Chuyển từ giai đoạn tuổi nhũ nhi sang giai đoạn từ 3 tuổi kéo dài đến tuổi dậy thì.
- Các tổn thương: các sẩn đỏ dẹt, có vảy mỏng trên da dày, thâm, lichen hóa, ngứa.
- Các vị trí thường gặp: đặc biệt ở các nếp gấp như khuỷu tay, khoeo, cổ tay, cổ chân, cổ.
4.1.3. Viêm da cơ địa ở người lớn
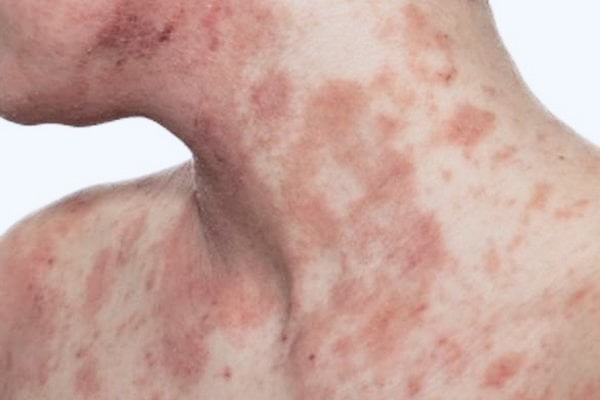
- Các tổn thương da mãn tính, triệu chứng lâm sàng giống như viêm da cơ địa ở trẻ em.
- Các vị trí thường gặp: tương tự viêm da cơ địa ở trẻ em, đặc biệt ở các vùng nếp gấp, có thể lan ra toàn cơ thể.
- Các biểu hiện: khô, dày da (lichen hóa).
4.2. Triệu chứng cận lâm sàng
- IgE huyết thanh tăng.
- Mô bệnh học:
+ Lớp biểu bì (thượng bì) có xốp bào xen kẽ với hiện tượng á sừng.
+ Trung bì có sự xâm nhập của bạch cầu lympho, mono, dưỡng bào, có thể có các tế bào ái kiềm.
+ Trường hợp lichen hóa có hiện tượng tăng sản lớp biểu bì.
5. Chẩn đoán
5.1. Chẩn đoán xác định
Viêm da cơ địa có nhiều tiêu chuẩn chẩn đoán. Hiện nay, Hội Da liễu Việt Nam khuyến cáo sử dụng tiêu chuẩn chẩn đoán của Hanifin và Raika (1980). Để chẩn đoán bệnh viêm da cơ địa cần ít nhất 3 tiêu chuẩn chính và ít nhất 3 tiêu chuẩn phụ.
5.1.1. Bốn tiêu chuẩn chính
- Ngứa.
- Viêm da mãn tính và tái phát.
- Hình thái và vị trí tổn thương điển hình:
+ Trẻ em: chàm khu trú ở mặt, vùng duỗi.
+ Trẻ lớn và người lớn: dày da, lichen vùng nếp gấp.
- Tiền sử bệnh của cá nhân hay người thân có bệnh cơ địa dị ứng: hen, viêm mũi dị ứng, viêm da cơ địa.
5.1.2. Các tiêu chuẩn phụ
- Khô da
- Viêm môi
- Mặt đỏ, tái
- Đục thủy tinh thể
- Viêm kết mạc mắt và kích thích ở mắt tái phát
- Chàm ở bàn tay
- Dị ứng thức ăn
- IgE tăng
- Phản ứng da tức thì tuýp I dương tính
- Dễ bị nhiễm trùng da, hay tái phát
- Ngứa khi ra mồ hôi
- Vảy phấn trắng
- Chứng vẽ nổi
- Giác mạc hình chóp
- Các tổn thương khác giống như dày sừng nang lông
- Dày sừng quanh nang lông
- Chàm núm vú
- Quầng thâm quanh mắt
- Nếp dưới mắt Denni - Morgan
- Nếp lằn cổ trước
- Tuổi phát bệnh sớm
- Không chịu được len và chất hòa tan mỡ
- Tiến triển bệnh có ảnh hưởng bởi yếu tố môi trường và tinh thần
5.2. Chẩn đoán các giai đoạn của viêm da cơ địa
5.2.1. Giai đoạn cấp tính
Một số đặc trưng cơ bản:
- Đỏ nhiều
- Phù nề nhiều
- Ngứa nhiều
- Rỉ (ứa) dịch nhiều
5.2.2. Giai đoạn bán cấp
Một số đặc trưng cơ bản:
- Đỏ da
- Vảy tiết
- Ngứa
- Chảy dịch ít hoặc không
5.2.3. Giai đoạn mãn tính
Một số đặc trưng cơ bản:
- Ngứa
- Dày da (lichen hóa chủ yếu ở nếp gấp)
- Tăng hoặc giảm sắc tố sau viêm
5.3. Chẩn đoán mức độ bệnh
Trong thực hành lâm sàng, để đơn giản, có thể áp dụng các chỉ số phân loại mức độ nặng nhẹ của bệnh viêm da cơ địa như sau:
- Mức độ nhẹ: rát đỏ, mụn nước ít, khu trú.
- Mức độ trung bình: rát đỏ, mụn nước, xuất tiết (lan tỏa < 10% diện tích bề mặt cơ thể).
- Mức độ nặng: tổn thương viêm nặng, xuất tiết, phù nề (lan tỏa từ ≥ 10% đến < 30% diện tích bề mặt cơ thể).
- Mức độ rất nặng: tổn thương viêm nặng ≥ 30% diện tích bề mặt cơ thể.
5.4. Chẩn đoán biến chứng:
- Bội nhiễm vi khuẩn, nguyên nhân chủ yếu do tụ cầu.
- Nhiễm virus: eczema herpesticum.
5.5. Chẩn đoán phân biệt
Viêm da dầu:
- Liên quan đến tạo vảy.
- Vị trí tổn thương thường ở da đầu, trán và quanh lông mày, có thể đi kèm với ngứa.
Viêm da tiếp xúc: có tiền sử tiếp xúc với tác nhân gây bệnh.
- Vị trí tổn thương thường gắn với vị trí tiếp xúc.
- Xét nghiệm test áp da dương tính với dị nguyên.
Bệnh nấm da chàm hóa.
Bệnh ghẻ chàm hóa.
Bệnh suy giảm miễn dịch hoặc rối loạn chuyển hóa:
- Hội chứng Wiskott - Aldrich
- Bệnh mô bào
- Chứng thất điều - giãn mạch
- Bệnh giảm histidin máu
- Bệnh giảm gammaglobulin máu
- Viêm dạ dày ruột
- Hội chứng Hurler
- Tăng bạch cầu ái toan
- Viêm da đầu chi do thiếu kẽm…
6. Tiếp cận điều trị
6.1. Nguyên tắc điều trị
- Giữ ấm cho da.
- Chống viêm.
- Giảm ngứa.
- Giáo dục và hướng dẫn gia đình cách chăm sóc da trẻ hằng ngày và khi tổn thương.
- Tránh và loại bỏ các yếu tố nguy cơ.
6.2. Cách điều trị
6.2.1. Điều trị căn bản (điều trị nền): dưỡng ẩm da
Sử dụng chất dưỡng ẩm là cách điều trị căn bản trong xử lí các giai đoạn của viêm da cơ địa. Các nghiên cứu trên thế giới đã chứng minh rằng chất dưỡng ẩm có khả năng:
- Làm tăng tác dụng của corticosteroid bôi tại chỗ.
- Làm giảm nhu cầu dùng corticosteroid trong điều trị viêm da cơ địa mức độ nhẹ và trung bình.
- Có hiệu quả và an toàn trong điều trị cấp.
- Hạn chế tác dụng phụ không mong muốn của corticosteroid.
- Kéo dài thời gian ổn định, phòng tránh được các đợt bùng phát bệnh, nhất là ở trẻ em…

Việc lựa chọn chất dưỡng ẩm lý tưởng khác nhau tùy thuộc tình trạng bệnh và vị trí tổn thương của mỗi bệnh nhân. Các tiêu chỉ của chất dưỡng ẩm được coi là lý tưởng để điều trị bệnh viêm da cơ địa:
- Đã được nghiên cứu và công bố với mức độ chứng cứ rõ ràng, minh bạch về hiệu quả điều trị, đặc biệt là với trẻ em.
- An toàn khi sử dụng lâu dài, không chứa hương liệu, không chứa paraben, không gây kích ứng.
- Duy trì được độ ấm lý tưởng của da (pH tương tự với da tự nhiên).
- Chứa các hoạt chất có tính chống viêm, giảm ngứa (như acid glycyrrhetinic, vitis vinifera, telmesteine, palmitoylethenolamin,...) làm tăng hiệu quả điều trị.
- Tiện lợi khi sử dụng, tính thẩm mỹ cao.
- Phù hợp về kinh tế.
Hướng dẫn sử dụng chất dưỡng ẩm:
- Nên sử dụng ít nhất 2-3 lần/ ngày. Nếu tình trạng da khô nhiều, có thể tăng số lần sử dụng.
- Sử dụng ngay sau khi tắm/ rửa tay/ làm ẩm da 3-5 phút để duy trì độ ẩm cho da.
- Trong giai đoạn cấp, có thể sử dụng phối hợp cùng corticosteroid trong 2 tuần đầu. Có thể thoa dưỡng ẩm trước, sau đó thoa corticosteroid.
- Liều lượng sử dụng:
+ Người lớn: 500-600gr/ tuần
+ Trẻ em: 250-300gr/ tuần
- Nên sử dụng đều đặn, duy trì hàng ngày dù không có tổn thương nhằm phòng tránh tái phát bệnh.
- Tránh sử dụng vào vùng niêm mạc như mắt, mũi, miệng.
6.2.2. Giáo dục và hướng dẫn gia đình cách chăm sóc da trẻ hằng ngày và khi tổn thương
Tắm cho trẻ:
- Tắm cho trẻ hàng ngày.
- Thời gian tắm không quá 5 phút.
- Nên sử dụng loại sữa tắm dành riêng cho viêm da cơ địa. Nếu không có, có thể dùng xà phòng nhẹ hoặc sản phẩm không chứa chất tẩy.
Bôi chất làm mềm và ẩm da:
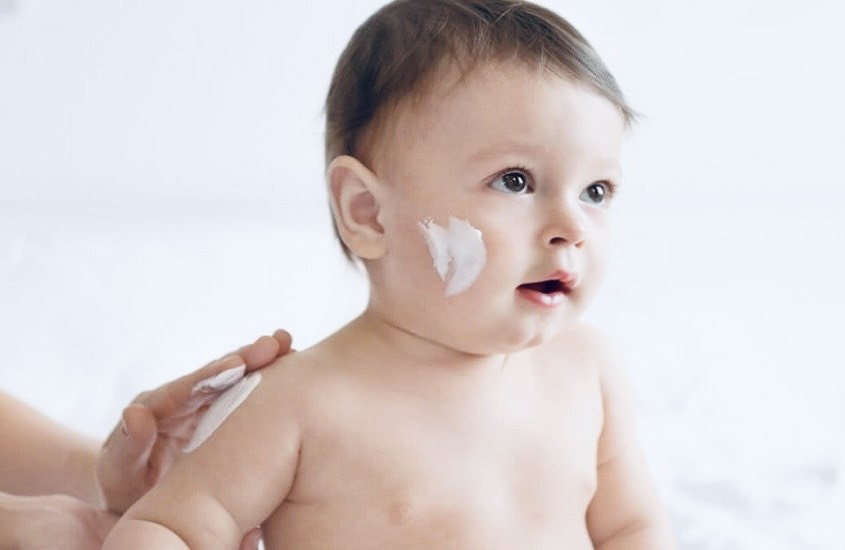
- Bôi chất làm mềm và ẩm da mỗi ngày, kể cả khi không có tổn thương.
- Bôi trong vòng vài phút sau khi tắm hoặc làm ẩm da bằng nước, dùng khăn thấm khô nhẹ nhàng và bôi thuốc làm mềm ngay lên toàn thân.
- Bôi thuốc điều trị đặc hiệu lên vùng da bị bệnh theo y lệnh của bác sĩ.
Giáo dục thay đổi hành vi:

- Không chà hay gãi.
- Cho trẻ đeo găng tay hoặc tất tay khi ngủ để giảm vòng luẩn quẩn ngứa - gãi.
- Cắt móng tay thường xuyên để tránh làm tổn thương da và nhiễm trùng.
- Nếu ngứa thì bôi chất làm mềm và ẩm da cho trẻ.
Chế độ dinh dưỡng:
- Nên cẩn thận với một số loại thức ăn được cho là có thể liên quan đến việc khởi phát và tiến triển của bệnh như: sữa bò, trứng gà, các loại hạt (như lạc (đậu phộng), hạt điều,...)...
- Tuy nhiên, không nên ăn kiêng để đảm bảo nhu cầu dinh dưỡng và chỉ nên tránh các loại thức ăn gây dị ứng đã được xác định rõ.
Nên tránh các yếu tố nguy cơ như:
- Khí hậu khô
- Khói, mạt bụi nhà
- Lông thú nuôi (chó, mèo,...)
- Mốc
- Phấn hoa
- Sợi len
- Xà phòng, chất sát khuẩn…
Cha mẹ hoặc người chăm sóc cần: chủ động tìm hiểu thêm thông tin về bệnh viêm da cơ địa và các phòng tránh, điều trị thông qua các tờ rơi hướng dẫn dành cho bệnh nhân viêm da cơ địa, các phương tiện thông tin đại chúng uy tín.
6.2.3. Chống viêm
Thuốc điều trị tùy thuộc vào mức độ và giai đoạn của bệnh, vùng da bị tổn thương, lứa tuổi của bệnh nhân. Có thể sử dụng thuốc theo 2 giai đoạn:
Điều trị tấn công:
- Corticosteroid tại chỗ: với trường hợp nhẹ không nên dùng. Cân nhắc cẩn thận khi lựa chọn loại corticosteroid có hoạt tính phù hợp tùy theo nhu cầu điều trị. Cần tính toán lượng thuốc vừa đủ để bôi ngắn hạn và giảm liều lượng một cách từ từ, tránh để tình trạng tái phát.
+ Loại tác dụng nhẹ như Hydrocortisone 1% hoặc Desonide.
Có thể thoa lên vùng mặt và bộ phận sinh dục.
Liều lượng: 2 lần/ ngày, mỗi đợt kéo dài ≤ 2 tuần.
+ Loại tác dụng vừa đến mạnh như Triamcinolone hoặc Fluocinonide.
Có thể dùng trong những trường hợp nặng ở thân mình và các chi.
+ Loại mạnh, halogen hóa:
Không nên thoa ở mặt, nách hoặc vùng bẹn.
- Thuốc điều hòa miễn dịch Tacrolimus, Pimecrolimus tại chỗ:
+ Dùng cho trẻ từ 2 tuổi trở lên.
+ Hiệu quả nhất với bệnh ở mức độ nhẹ đến trung bình.
+ Dùng xen kẽ với corticosteroid tại chỗ.
+ Có thể dùng ở mặt.
Điều trị duy trì: chỉ áp dụng cho bệnh nhân bị bệnh dai dẳng và tái phát thường xuyên.
- Sử dụng Tacrolimus, Pimecrolimus tại chỗ để ngăn bệnh tiến triển khi có những dấu hiệu tái phát tại chỗ sớm nhất.
- Sử dụng corticosteroid gián đoạn tại chỗ.
Điều trị đối với những trường hợp bệnh nặng, kháng trị (chỉ định nghiêm ngặt bởi chuyên gia da liễu và nhi khoa):
- Corticosteroid tại chỗ loại mạnh.
- Cyclosporine đường uống.
- Corticosteroid đường uống ngắn ngày với liều lượng giảm dần (chỉ định bởi bác sĩ chuyên khoa).
- Quang trị liệu: ánh sáng tia cực tím.
- Liệu pháp tâm lý.
Lưu ý: Những tác dụng phụ không mong muốn khi dùng corticosteroid
- Teo da (lớp bì và biểu bì).
- Hội chứng Para - Cushing.
- Dùng corticosteroid tại vùng bẹn bị bít ở những trẻ quấn tã làm tăng nguy cơ của những tác dụng không mong muốn toàn thân.
6.3. Điều trị biến chứng (nếu có)
Nếu vẫn có phản ứng ban đỏ mặc dù bệnh nhân tuân thủ chế độ điều trị và chăm sóc da hợp lý có thể do một nhiễm trùng thứ phát và cần được điều trị theo nguyên nhân:
- Nhiễm khuẩn: kháng sinh đường uống và/ hoặc kháng sinh tại chỗ.
- Nhiễm virus: Thuốc kháng virus đường uống và/ hoặc thuốc kháng virus tại chỗ.
6.4. Điều trị hỗ trợ:
- Thuốc kháng sinh Histamin đường uống giúp làm giảm ngứa, đặc biệt nếu viêm da kèm theo viêm mũi dị ứng, mày đay và rối loạn giấc ngủ:
+ Loại không gây buồn ngủ như: Loratadin, Desloratadin có thể dùng hàng ngày.
+ Loại gây buồn ngủ như: Hydroxyzine hoặc Diphenhydramine được dùng trước khi ngủ.
- Tránh các yếu tố nguy cơ.
- Can thiệp tâm lý.
6.5. Khi nào cần nhập viện
- Những trường hợp nặng đòi hỏi phải dùng thuốc ức chế miễn dịch toàn thân.
- Nhiễm khuẩn thứ phát nặng cần dùng kháng sinh đường tĩnh mạch.
- Nhiễm herpes lan rộng.
7. Phòng bệnh
- Cần tuân thủ chặt chẽ việc chăm sóc da, làm mềm da đúng cách để có thể kiểm soát được triệu chứng và nhiễm trùng thứ phát.
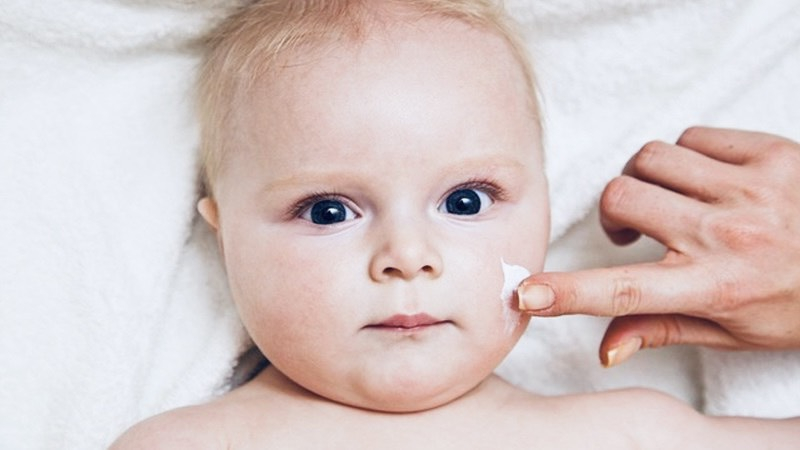
- Chất dưỡng ẩm có vai trò vô cùng quan trọng trong phòng chống tái phát bệnh vì có tác dụng duy trì độ ẩm cho da, ngăn sự mất nước qua da, phục hồi các yếu tố dưỡng ẩm tự nhiên. Nên dùng các chất dưỡng ẩm hàng ngày, đặc biệt sau khi tắm. Với trẻ có nguy cơ mắc bệnh viêm da cơ địa, nên cho sử dụng chất dưỡng ẩm sớm ngay từ những giai đoạn đầu đời. Việc sử dụng chất dưỡng ẩm đúng cách, hợp lý và tư vấn tốt cho các bậc cha mẹ góp phần quan trọng trong việc xử trí, điều trị thành công bệnh viêm da cơ địa.
- Cho trẻ bú mẹ ít nhất 6 tháng đầu đời, có lợi ích trong việc giảm tỷ lệ mắc viêm da cơ địa và tránh những thức ăn gây dị ứng cho trẻ và cả mẹ đang cho con bú.
- Tránh các yếu tố nguy cơ.
(Bài viết biên soạn lại từ tài liệu Kiểm soát bệnh viêm da cơ địa (dành cho nhân viên y tế) của Nhà xuất bản Y học 2016; bạn có thể xem báo cáo tại đây.
Tài liệu là hướng dẫn cho nhân viên y tế, có sự phối hợp giữa hai tổ chức là Hội Da liễu Việt Nam và Hội Nhi khoa Việt Nam biên soạn; tài liệu do GS.TS Trần Hậu Khang, Giám đốc Bệnh viện Da liễu Trung ương, Chủ tịch Hội Da liễu Việt Nam làm Chủ tịch Hội đồng biên soạn).
Người mắc viêm da cơ địa cần chú ý gì khi thời tiết nắng nóng
Tin khác
Viêm màng bồ đào cấp tính ở trẻ em - Nguyên nhân, triệu chứng và cách điều trị
Viêm màng bồ đào cấp tính ở trẻ em là tình trạng viêm cấp của màng bồ đào (MBĐ), có thể xảy ra ở MBĐ trước, MBĐ trung gian, MBĐ sau hoặc toàn bộ MBĐ.
Viêm loét giác mạc do amip (acanthamoeba): Nguyên nhân, chẩn đoán và cách điều trị
Loét giác mạc do acanthamoeba là hiện tượng mất tổ chức giác mạc do hoại tử gây ra bởi một quá trình viêm trên giác mạc do acanthamoeba.
Viêm kết mạc dị ứng cấp tính - Nguyên nhân, triệu chứng và điều trị
Viêm kết mạc dị ứng cấp tính là hình thái dị ứng nhanh của viêm kết mạc dị ứng khi bệnh nhân tiếp xúc với dị nguyên.
Kiến thức về bệnh sốt rét ở trẻ em
Sốt rét là bệnh truyền nhiễm do kí sinh trùng Plasmodium gây nên, lây truyền theo đường máu. Bệnh lưu hành địa phương và có thể gây thành dịch. Bệnh truyền từ người bệnh sang người lành do muỗi Anopheles.
Trẻ em ăn chay được không?
Ăn chay có thể giúp phòng ngừa nhiều bệnh tật như bệnh tim mạch, chuyển hóa, tiêu hoá, ung thư, ... Với nhiều lợi ích sức khỏe, hiện nay khuynh hướng ăn chay đang ngày càng phổ biến cho mọi độ tuổi từ già đến trẻ, nhiều gia đình chuyển hẳn sang chế độ ăn chay trường và thậm chí cho trẻ em ăn từ bé.
Cẩm nang chăm sóc bé: Ho và cảm cúm (phần 2)
Cảm cúm ở trẻ em là bệnh lý phổ biến nhưng tiềm ẩn nhiều nguy cơ biến chứng nghiêm trọng nếu không được phát hiện và điều trị kịp thời. Đáng chú ý, các triệu chứng của cảm cúm dễ nhầm lẫn với cảm lạnh, khiến nhiều bậc phụ huynh chủ quan trong việc chăm sóc trẻ.