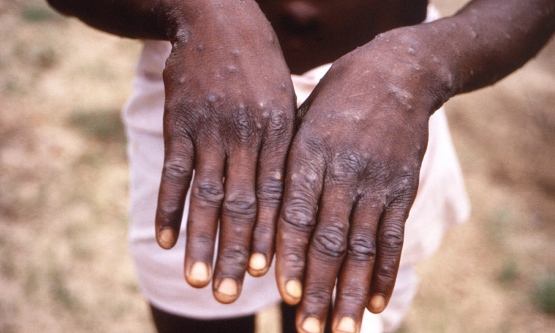
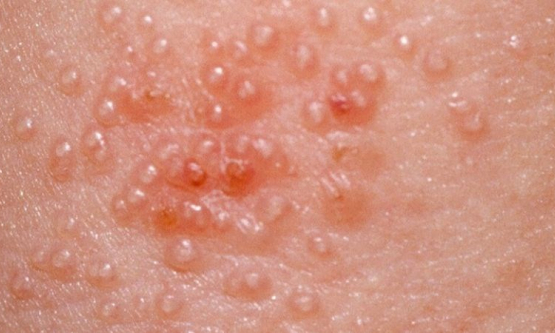
Bệnh tan máu bẩm sinh (Thalassemia): Nguyên nhân, biểu hiện và cách điều trị
Bệnh tan máu bẩm sinh (thalassemia) là một nhóm bệnh huyết sắc tố gây thiếu máu, tan máu di truyền. Mỗi thể bệnh là do bất thường tổng hợp một loại chuỗi globin. Có hai thể bệnh chính là alpha thalassemia và beta thalassemia; ngoài ra có các thể phối hợp khác như thalassemia và bệnh huyết sắc tố.
Tình hình bệnh tan máu bẩm sinh trên thế giới
Thalassemia (tan máu bẩm sinh) là bệnh di truyền có tỷ lệ cao nhất trên thế giới. Theo báo cáo của Liên đoàn Thalassemia Thế giới năm 2012 (TIF – Thalassemia International Federation), có khoảng 7% dân số trên thế giới mang gen bệnh huyết sắc tố và thalassemia.
Theo Tổ chức Y tế Thế giới (WHO – World Health Organisation), bệnh huyết sắc tố (HST) ảnh hưởng tới 71% số nước trên thế giới; khoảng 7% phụ nữ có thai mang gen bệnh huyết sắc tố và khoảng 1,1% các cặp vợ chồng có nguy cơ sinh con bị mang gen bệnh. Mỗi năm có khoảng 60.000 – 70.000 trẻ em sinh ra bị bệnh thalassemia mức độ nặng. Bệnh tập trung nhiều ở vùng Địa Trung Hải, Trung Đông, Châu Á – Thái Bình Dương trong đó có Việt Nam.
Tỷ lệ mang gen bệnh tan máu bẩm sinh tại Việt Nam
Hiện nay, ở nước ta có khoảng trên 12 triệu người mang gen bệnh tan máu bẩm sinh và có trên 20.000 người bệnh mức độ nặng cần phải điều trị cả đời. Mỗi năm có thêm khoảng 8.000 trẻ em sinh ra bị bệnh thalassemia, trong đó có khoảng 2.000 trẻ bị bệnh mức độ nặng và khoảng 800 trẻ không thể ra đời do phù thai. Người bị bệnh và mang gen có ở tất cả các tỉnh/thành phố, các dân tộc trên toàn quốc.
Chi phí điều trị trung bình cho một bệnh nhân thể nặng từ khi sinh ra tới 30 tuổi hết khoảng 3 tỷ đồng. Một người bệnh mức độ nặng từ khi sinh ra đến 21 tuổi cần truyền khoảng 470 đơn vị máu để duy trì đời sống. Mỗi năm, cả nước cần có trên 2.000 tỷ đồng để cho tất cả bệnh nhân có thể được điều trị tối thiểu và cần có khoảng 500.000 đơn vị máu an toàn.
Bệnh tan máu bẩm sinh di truyền như thế nào?
Bệnh tan máu bẩm sinh (thalassemia) là bệnh di truyền lặn trên nhiễm sắc thể thường. Do vậy tỷ lệ nam và nữ bị bệnh như nhau. Khi cả vợ và chồng cùng mang gen bệnh thalassemia thì mỗi lần sinh có 25% nguy cơ con bị bệnh, 50% khả năng con mang một gen bệnh và 25% khả năng con bình thường.
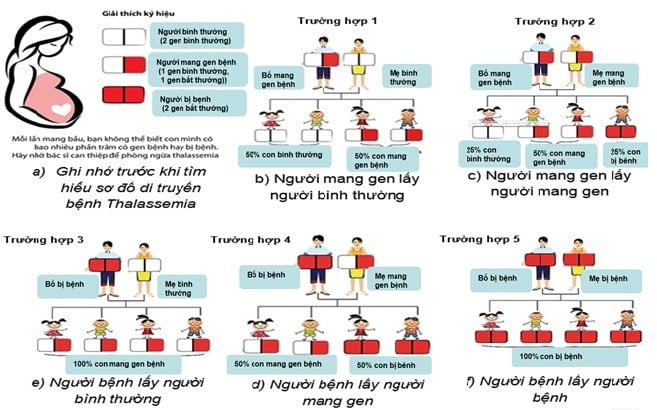
Các mức độ của bệnh tan máu bẩm sinh
Bệnh tan máu bẩm sinh có nhiều mức độ lâm sàng khác nhau:
– Mức độ rất nặng: Thai nhi phù, thường tử vong trước hoặc ngay khi sinh;
– Mức độ nặng và trung bình: bệnh nhân có các biểu hiện lâm sàng chung như: Thiếu máu (trung bình đến nặng); Hoàng đảm; Lách to, gan to; Chậm phát triển thể chất; Biến dạng xương (xương sọ, xương mặt, …); Rối loạn nội tiết: đái đường, suy giảm chức năng sinh dục, …; Xơ gan, suy gan; Suy tim, rối loạn nhịp tim…;
– Mức độ nhẹ: người bệnh chỉ bị thiếu máu nhẹ (dễ bị chẩn đoán nhầm với các bệnh lý khác như thiếu máu thiếu sắt);
Người mang gen bệnh tan máu bẩm sinh không có biểu hiện lâm sàng, có thể không thiếu máu.
Bệnh tan máu bẩm sinh có những biểu hiện và biến chứng gì?
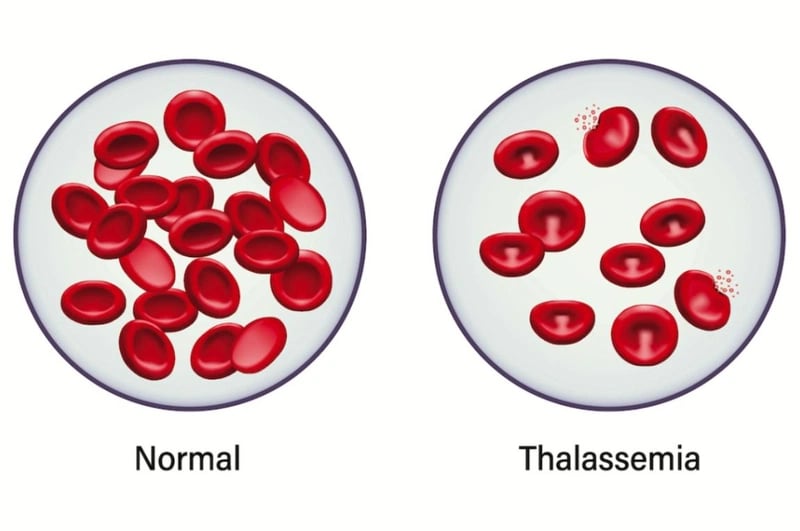
Do mất cân bằng trong quá trình tổng hợp chuỗi globin nên dẫn đến việc sinh hồng cầu không đáp ứng được nhu cầu của cơ thể và gây ra các hậu quả:
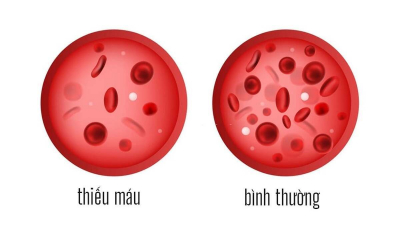
Thiếu máu:
Là tình trạng thiếu máu mạn tính trong suốt cuộc đời người bệnh. Nguyên nhân do các chuỗi globin thừa lắng đọng trong các tế bào đầu dòng hồng làm quá trình sinh hồng cầu không hiệu lực từ trong tủy xương, hồng cầu trưởng thành bị tiêu hủy sớm hơn ở lách và lượng huyết sắc tố trong mỗi hồng cầu thấp. Tất cả các nguyên nhân này dẫn đến lượng huyết sắc tố của bệnh nhân thalassemia thấp hơn bình thường.
Thay đổi cấu trúc xương:
Do thiếu máu, cơ thể phản ứng bằng tăng sinh hồng cầu, mở rộng diện tích sinh hồng cầu trong tuỷ xương dẫn đến thay đổi cấu trúc xương sọ, mặt và đầu xốp các xương dài, một số trường hợp có các u sinh máu (sinh máu trong ống tuỷ, phổi…). Điều này làm gương mặt bệnh nhân thalassemia bị biến dạng: trán dô, mũi tẹt, gò má cao, răng vẩu, xương dễ gãy, giảm mật độ xương, loãng xương.
Lách to:
Chuỗi globin thừa tạo thành thể vùi trong hồng cầu làm hồng cầu mất độ mềm mại, dễ bị bắt giữ tại lách, làm lách phì đại, với một số lượng lớn hồng cầu được giữ trong lách làm giảm lượng hồng cầu trong máu do đó càng làm máu bị loãng hơn. Nếu lách bị cắt thì hiện tượng này sẽ xảy ra đối với gan.
Rối loạn chuyển hóa sắt:
Tuỷ xương tăng sinh hồng cầu kích thích cơ thể tăng hấp thu sắt từ đường tiêu hóa, bên cạnh đó do bệnh nhân thường xuyên phải truyền khối hồng cầu nên tổng lượng sắt của cơ thể tăng cao nhanh chóng. Khi sắt huyết thanh tăng 10 – 15 lần, các vị trí gắn sắt của transferrin đã bão hoà hết, sắt sẽ gắn không đặc hiệu với các chất khác như albumin, citrate, aminoacid và được lắng đọng tại các tổ chức như gan tim, tuyến nội tiết làm tổn thương các cơ quan này. Điều này dẫn đến bệnh nhân bị xơ gan, suy gan, suy tim, suy các tuyến yên tuyến sinh dục, đái tháo đường, suy giáp, suy cận giáp…
Rối loạn đông cầm máu:
Người bệnh tan máu bẩm sinh có những biến đổi về đông cầm máu, nhìn chung có xu hướng tăng đông.
Các phương pháp điều trị bệnh tan máu bẩm sinh
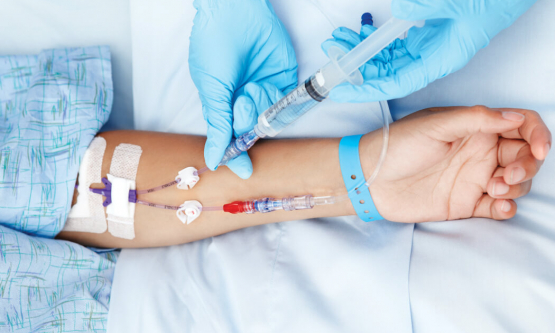
Hai biện pháp chính điều trị bệnh tan máu bẩm sinh hiện nay là truyền máu và thải sắt. Bên cạnh đó, một số biện pháp phổ biến khác cũng được sử dụng cho điều trị bệnh.
- Truyền máu: Do bị thiếu máu mạn tính, bệnh nhân cần phải truyền máu định kỳ, suốt cả cuộc đời. Khoảng cách giữa các lần truyền máu là 2 – 5 tuần. Chế phẩm sử dụng là khối hồng cầu.
- Thải sắt: Mục đích để chống quá tải sắt ở bệnh nhân, nhằm đưa nồng độ sắt trong cơ thể về giới hạn bình thường. Bệnh nhân thường phải duy trì dùng thuốc thải sắt trong suốt cuộc đời.
- Cắt lách: Được chỉ định khi có tăng nhu cầu truyền máu hơn 50% so với ban đầu trong 6 tháng; Lách quá to gây đau; Giảm bạch cầu hoặc giảm tiểu cầu nặng (do cường lách).
- Ghép tế bào gốc: Là phương pháp điều trị hiện đại, có thể chữa khỏi bệnh tan máu bẩm sinh. Tuy nhiên, chi phí điều trị khá tốn kém. Ghép tế bào gốc được chỉ định đối với bệnh nhân Thalassemia mức độ nặng, dưới 16 tuổi, chưa có quá tải sắt mức độ nặng và có người cho tế bào gốc phù hợp HLA.
- Chăm sóc toàn diện: Để phòng ngừa và hạn chế các biến chứng, nâng cao chất lượng cuộc sống cho người bệnh.
- Điều trị biến chứng: Tùy theo biểu hiện, điều trị biến chứng như suy tuyến nội tiết, đái tháo đường, suy tim, xơ gan, loãng xương, rối loạn đông máu…
Phòng bệnh tan máu bẩm sinh như thế nào?
Hai người khỏe mạnh bình thường, có thể cùng mang gen và khi kết hôn có nguy cơ sinh ra con bị bệnh thể nặng. Các biện pháp phòng tránh bệnh tan máu bẩm sinh:
- Các bạn trẻ và những người trong độ tuổi sinh đẻ nên chủ động xét nghiệm, tầm soát gen bệnh càng sớm càng tốt.
- Người mang gen bệnh cần được tư vấn và quản lý nguồn gen để tránh sinh ra con bị bệnh thể nặng.
- Các cặp đôi cùng mang gen đã kết hôn cần được tư vấn trước khi mang thai và thực hiện các biện pháp chẩn đoán trước sinh phù hợp. Nếu người vợ đã mang thai cần sàng lọc trước sinh trong những tháng đầu nhằm phát hiện gene bệnh có thể có ở thai nhi và tư vấn, đình chỉ nếu phát hiện thai nhi bị bệnh tan máu bẩm sinh (thalassemia) mức độ nặng.
(Bài viết sử dụng dữ liệu báo cáo của Viện Huyết học Truyền máu Trung ương, link bài viết gốc tại đây).
Viện Huyết học – Truyền máu Trung ương ra đời vào ngày 31/12/1984 theo Quyết định số 1531/BYT-QĐ của Bộ trưởng Bộ Y tế với tên gọi ban đầu là Viện Huyết học và Truyền máu, thuộc Bệnh viện Bạch Mai, do GS. Bạch Quốc Tuyên là Viện trưởng. Viện thành lập trên cơ sở sáp nhập hai đơn vị là Khoa Huyết học – Truyền máu và Phòng Bệnh máu (C5).
Tin khác
Cẩm nang chăm sóc bé: Đề phòng tai nạn và ngộ độc ở trẻ con
Một khi tai nạn xảy đến thì chỉ trong tích tắc trẻ con có thể bị gãy chân, sứt tay, mù mắt,... thậm chí vong mạng nữa. Do đó, với mỗi kỹ năng mới mà em bé của bạn học được trong quá trình phát triển, bé như "người điếc không sợ súng" nên rất dễ bị tai nạn hay ngộ độc.
Phẫu thuật điều trị áp xe phổi: Giải pháp hiệu quả cho bệnh nhân
Áp xe phổi là tình trạng nhiễm trùng nghiêm trọng, trong đó nhu mô phổi bị hoại tử và tạo thành các ổ mủ sau giai đoạn viêm cấp. Bệnh có thể gặp ở mọi lứa tuổi, nhưng phổ biến hơn ở người trung niên và những người có sức đề kháng yếu, hệ miễn dịch suy giảm.
Phương pháp điều trị áp xe vú
Áp xe vú là tình trạng hình thành ổ mủ bên trong bầu vú, xung quanh được bao bọc bởi mô viêm, và thường phát triển từ các ổ viêm tại vùng vú. Tình trạng này chủ yếu xảy ra ở phụ nữ đang trong giai đoạn cho con bú, trong khi đối với những phụ nữ khác thì khá hiếm gặp.
Bệnh áp xe vú nguy hiểm như thế nào?
Áp xe vú là một dạng nhiễm trùng ở mô vú, do vi khuẩn xâm nhập và gây viêm nhiễm, đặc biệt phổ biến ở phụ nữ sau sinh và trong giai đoạn cho con bú.
Kiến thức về áp xe vú: Nguyên nhân, dấu hiệu, chẩn đoán và cách điều trị
Khoảng 10% – 33% các bà mẹ cho con bú gặp phải tình trạng nhiễm trùng vú, có thể dẫn đến áp xe vú. Vậy áp xe vú là tình trạng như thế nào? Nguyên nhân gây bệnh do đâu và các triệu chứng nhận biết ra sao? Bác sĩ sẽ chẩn đoán và áp dụng phương pháp điều trị nào để khắc phục?
Phương pháp điều trị viêm cơ tim hiệu quả và hướng dẫn chăm sóc phục hồi
Dựa vào tình trạng và mức độ bệnh lý của từng bệnh nhân, bác sĩ sẽ đưa ra phác đồ điều trị viêm cơ tim phù hợp nhất. Việc nắm rõ các phương pháp điều trị và cách chăm sóc bệnh nhân viêm cơ tim là yếu tố quan trọng giúp quá trình hồi phục diễn ra nhanh chóng và hiệu quả.