Đa hồng cầu nguyên phát là bệnh tăng sinh quá mức dòng hồng cầu, thuộc nhóm các bệnh tăng sinh tủy mạn ác tính (myeloproliferative neoplasms - MPNs) một nhóm bệnh ác tính hệ tạo máu tương đối thường gặp. Đặc điểm chung của nhóm bệnh lý này là diễn biến mạn tính, lách to kèm theo tăng một hoặc nhiều dòng tế bào tủy.
Cơ chế bệnh sinh: Đột biến gen của protein tyrosine kinase thuộc Janus kinase family (JAK) gây giảm chức năng tự ức chế sinh sản tế bào. Đột biến gen JAK2-V617F gây tăng khả năng phosphoryl hoá của JAK2, dẫn tới tăng sinh tế bào tạo máu vạn năng (tế bào CD34+). Đột biến này gặp trên 90% người bệnh đa hồng cầu nguyên phát.
Nguyên nhân gây bệnh đa hồng cầu nguyên phát Nguyên nhân gây bệnh chưa được biết rõ, một số yếu tố được cho là làm tăng nguy cơ mắc bệnh: Tiếp xúc với bức xạ ion hóa, hóa chất (benzen), yếu tố gia đình. Tuy nhiên, nhiều bệnh nhân bị bệnh mà không phát hiện được yếu tố nguy cơ nào.
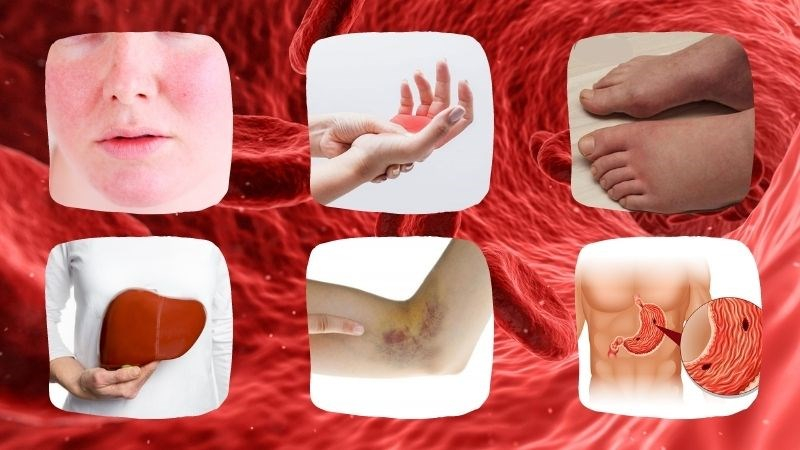
Đa hồng cầu nguyên phát (polycythemia vera – PV) Triệu chứng của bệnh đa hồng cầu nguyên phát Lâm sàng - Biểu hiện lâm sàng chủ yếu do tăng độ quánh máu như: Đau đầu, chóng mặt, rối
loạn thị lực, đau thắt ngực; đau, tê bì đầu ngón chân, ngón tay; hay gặp biến chứng tắc mạch máu nhỏ, một số trường hợp gặp tắc mạch lớn như huyết khối tĩnh mạch sâu; có thể biến chứng chảy máu: Xuất huyết niêm mạc, chảy máu chân răng, xuất huyết tiêu hoá.
- Các triệu chứng chính theo thứ tự gặp là: Lách to (75% người bệnh), có thể có nhồi máu lách; gan to (30%); biểu hiện ngứa (trên 40% người bệnh), gặp sau tắm nước nóng; cao huyết áp; nóng bừng mặt; ngoài ra có thể đau bụng vì viêm loét dạ dày do tăng tiết histamine và tăng tiết acid hay do tắc mạch (tắc mạch mạc treo, tĩnh mạch cửa).
- Giai đoạn cuối có thể kiệt quệ, biểu hiện chủ yếu là thiếu máu, số lượng tiểu cầu có thể tăng, tình trạng xơ tủy tăng dần và kết thúc bằng chuyển thành lơ xê mi cấp.
Xét nghiệm - Máu ngoại vi: Tăng tất cả các tế bào thuộc dòng tuỷ (hồng cầu, bạch cầu hạt, tiểu cầu); tăng hematocrit; tăng acid uric; erythropoietin huyết thanh không tăng.
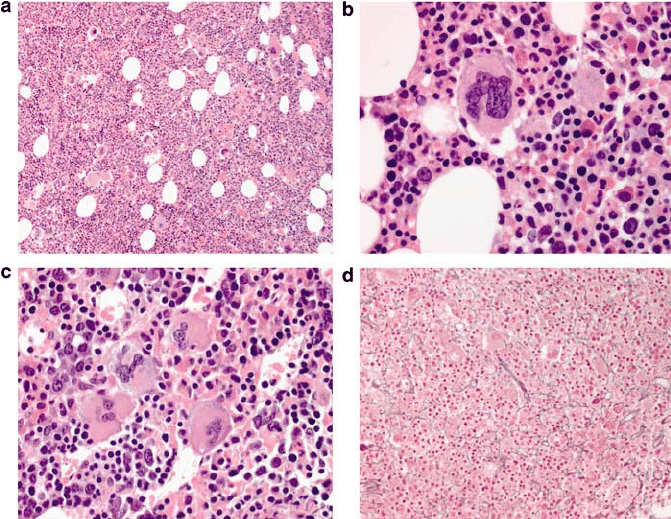
- Tủy xương: Tăng sinh các dòng tế bào tủy(hồng cầu, bạch cầu hạt, mẫu tiểu cầu). Có hiện tượng xơ hóa tủy từng phần.
- Có đột biến JAK2 V617F, hoặc đột biến JAK2 exon 12.
Các triệu chứng thường gặp ở người bệnh đa hồng cầu nguyên phát Chẩn đoán bệnh đa hồng cầu nguyên phát Chẩn đoán xác định theo tiêu chuẩn WHO 2016 a. Tiêu chuẩn chính
- Hb > 165 g/l (nam) và > 160 g/l (nữ) hoặc hematocrit > 0,49 l/l (nam) và > 0,48
l/l (nữ) hoặc tăng thể tích khối hồng cầu toàn thể > 25% trị số bình thường.
- Xét nghiệm mô bệnh học tủy xương cho thấy tình trạng tăng mật độ tế bào với sự tăng sinh cả 3 dòng tế bào tủy trong đó chủ yếu là dòng hồng cầu, tăng sinh bạch cầu hạt và mẫu tiểu cầu (biểu hiện bằng sự đa dạng về hình thái, kích thước và mức độ trưởng thành). Tuy nhiên, nếu bệnh nhân có tăng hồng cầu kéo dài với mức độ Hb > 185 g/l (nam) và 165 g/l (nữ) thì tiêu chuẩn này không bắt buộc phải áp dụng.
- Có đột biến JAK2 V617F hoặc JAK2 exon 12.
b. Tiêu chuẩn phụ
- Nồng độ erythropoietin huyết thanh giảm.
Chẩn đoán xác định đa hồng cầu nguyên phát khi có cả 3 tiêu chuẩn chính hoặc 2 tiêu chuẩn chính số 1, 2 và tiêu chuẩn phụ.
Những điều cần biết về bệnh thiếu máu tan máu tự miễn
Chẩn đoán phân biệt a. Các bệnh khác thuộc nhóm các bệnh tăng sinh tủy mạn ác tính
- Tăng tiểu cầu tiên phát: Tủy tăng sinh mẫu tiểu cầu trưởng thành, rối loạn hình thái, gen JAK2 V617F (+) trong 50% trường hợp, có thể có đột biến CALR hoặc MPL ở bệnh nhân JAK2 V617F (-).
- Xơ tủy nguyên phát: Thường thiếu máu, tủy tăng sinh mẫu tiểu cầu rối loạn hình thái tập trung thành đám, cùng với tăng sinh xơ reticulin hoặc collagen, gen JAK2 V617F (+) trong 50% trường hợp, có thể có đột biến CALR hoặc MPL ở bệnh nhân JAK2 V617F (-).
- Lơ xê mi tủy mạn: Tủy tăng sinh đủ các lứa tuổi dòng bạch cầu hạt, NST Ph+, gen BCR-ABL+.
b. Đa hồng cầu thứ phát
Trong trường hợp này phân biệt bằng nghiệm pháp erythropoietin huyết thanh: Nồng độ erythropoietin giảm trong đa hồng cầu nguyên phát; tuỷ xương: Giàu tế bào, tăng sinh các dòng tế bào tủy. Trường hợp tăng hồng cầu thứ phát thì số lượng hồng cầu và nồng độ hemoglobin sẽ trở về bình thường nếu bệnh lý gây tăng hồng cầu được điều trị hiệu quả.
Một số nguyên nhân dưới đây có thể gây tình trạng đa hồng cầu thứ phát:
- Mất nước: Có thể làm tăng hematocrit giả.
- Tăng sinh hồng cầu thứ phát do tăng EPO trong các trường hợp: Tăng EPO thứ phát do thiếu oxy; bệnh phổi; người sinh sống ở vùng cao; hút thuốc lá (8- carboxyhemoglobin); bệnh tim gây xanh tím; hemoglobin ái lực cao oxy; nhiễm Coban; tăng sản xuất EPO; khối u ở thận, não, gan, u xơ tử cung, u crom; hẹp động mạch thận; nang thận...
- Các nguyên nhân khác: Thụ thể EPO quá mẫn cảm; tăng sinh hồng cầu di truyền; điều trị androgen; u thượng thận; hoàn máu tự thân (doping máu); tiêm EPO.
c. Đột biến receptor erythropoietin
Bệnh có tính chất gia đình, thường được phát hiện khi còn trẻ, nuôi cấy cụm hồng cầu in vitro thấy tăng nhạy cảm với EPO (trái ngược với đa hồng cầu nguyên phát tạo cụm hồng cầu không phụ thuộc EPO).
Phân nhóm nguy cơ theo NCCN a. Nguy cơ cao
- Tuổi > 60. Và/hoặc- Có tiền sử huyết khối.
b. Nguy cơ thấp
- Tuổi < 60. Và
- Không có tiền sử huyết khối.
Điều trị bệnh đa hồng cầu nguyên phát Điều trị bệnh chính a. Nhóm nguy cơ cao
- Rút máu tĩnh mạch duy trì hematocrit < 45%.
- Aspirin liều thấp 81-100 mg/ngày.
- Thuốc diệt tế bào: Lựa chọn hàng 1 thường là hydroxyurea; interferons alpha thường dùng cho bệnh nhân dưới 40 tuổi (do không làm tăng nguy cơ xuất hiện lơ xê mi cấp) và phụ nữ mang thai.
+ Hydroxyurea uống liều khởi đầu 15-20 mg/kg x 2 lần/ngày, giảm liều nếu bệnh nhân suy thận; hydroxyurea thường cần 3-5 ngày mới có tác dụng;
+ Interferons alpha liều khởi đầu 3 triệu đơn vị tiêm dưới da x 3 lần/tuần; hoặc+ Pegylated interferons alpha-2a liều khởi đầu 45 mcg/tuần tiêm dưới da tuần đầu tiên, tăng dần liều tùy theo đáp ứng về tế bào máu của bệnh nhân, liều tối đa 180 mcg/tuần. Trường hợp bệnh nhân không dung nạp hoặc đáp ứng kém với điều trị hàng 1 (hydroxyurea hoặc interferons alpha), có thể dùng:
- Ruxolitinib uống 10 mg x 2 lần/ngày, hoặc.
b. Nhóm nguy cơ thấp
- Rút máu tĩnh mạch duy trì hematocrit < 45%.
- Aspirin liều thấp 81-100 mg/ngày.
Thông thường bệnh nhân nhóm nguy cơ thấp chưa cần sử dụng ngay các thuốc diệt tế bào (do nguy cơ chuyển dạng lơ xê mi cấp hay xơ tủy lớn hơn lợi ích mang lại), chỉ dùng trong những trường hợp sau:
- Không kiểm soát được những triệu chứng của bệnh.
- Bạch cầu và/hoặc tiểu cầu tăng cao.
- Lách to có triệu chứng hoặc lách to nhiều.
- Đáp ứng kém với rút máu đơn thuần.
Điều trị hỗ trợ - Bệnh nhân đa hồng cầu nguyên phát cần được tư vấn và quản lý tốt các yếu tố nguy cơ bệnh tim mạch: ngừng hút thuốc, duy trì hoạt động thể chất giảm béo phì, điềutrị rối loạn mỡ máu, đái tháo đường, kiểm soát huyết áp (nên phối hợp bác sỹ chuyên khoa tim mạch).
- Điều trị hỗ trợ chế phẩm sắt cho các người bệnh rút máu nhiều lần có tình trạng thiếu sắt (giảm nồng độ sắt và Ferritin huyết thanh). Chỉ nên bổ sung sắt khi bệnh nhâncó triệu chứng thiếu sắt (ví dụ: pica, dị cảm ở miệng, khó nuốt do viêm thực quản, hội chứng restless leg).
> Bệnh đa hồng cầu nguyên phát có nguy hiểm không?
Các xét nghiệm đánh giá và theo dõi điều trị - Tổng phân tích tế bào máu ngoại vi, được làm ít nhất 2 ngày 1 lần, làm lại ngay sau rút máu điều trị.
- Sinh hóa máu: Chức năng gan, thận, điện giải, acid uric, photpho, Fe, Ferritin, EPO, LDH..., ít nhất 1 tuần/lần.
- Xét nghiệm đông máu: Fibrinogen, PT, APTT, TT, D-Dimer, rotem... ít nhất 1 tuần/lần. Xét nghiệm bệnh von-Willebrand mắc phải (nếu người bệnh có chảy máu hoặc số lượng tiểu cầu > 1.000 G/l hoặc APTT kéo dài).
- Xét nghiệm vi sinh: Virus viêm gan, HIV... làm sàng lọc trước khi điều trị, lặp lại theo quy định; Các xét nghiệm đánh giá nhiễm trùng: Cấy vi khuẩn, vi nấm, CRP, PCT, CMV, EBV, kháng sinh đồ... nếu lâm sàng có dấu hiệu nhiễm trùng.
- Huyết thanh học nhóm máu, làm lúc chẩn đoán hoặc khi cần truyền máu.
- Xét nghiệm tế bào và sinh hóa nước tiểu, làm để sàng lọc trước điều trị và làm lại khi có dấu hiệu lâm sàng bất thường liên quan.
- Chẩn đoán hình ảnh, thăm dò chức năng, làm để sàng lọc trước điều trị và làm lại khi có dấu hiệu lâm sàng bất thường liên quan.
- Xét nghiệm Huyết tủy đồ, STTX, nhuộm sợi xơ làm lúc chẩn đoán và có thể làm lại khi nghi ngờ bệnh tiến triển hoặc chuyển thể; phát hiện gen đột biến JAK2 (V617F, exon 12), CALR, MPL, Công thức nhiễm sắc thể được làm lúc chẩn đoán. Định lượng đột biến gen JAK2 để theo dõi điều trị.
- Một số xét nghiệm khác được chỉ định tùy theo bệnh nền và bệnh mắc kèm của người bệnh.
Đa hồng cầu nguyên phát có tiên lượng tương đối tốt. Người bệnh có thể có thời gian sống thêm kéo dài gần bằng người bình thường nếu được điều trị phù hợp. Nguyên nhân tử vong chủ yếu là do tắc mạch, tai biến mạch máu não do tăng huyết áp. Một số người bệnh có thể chuyển thành lơ xê mi cấp.
(Nguồn tài liệu: Tài liệu chuyên môn “Hướng dẫn chẩn đoán và điều trị một số bệnh lý huyết học” - Ban hành kèm theo Quyết định số /QĐ-BYT
Tài liệu này được Chủ biên bởi PGS.TS Lương Ngọc Khuê; Đồng chủ biên: TS Bạch Quốc Khánh).